Задумывая эту статью, мы планировали подробно рассказать как правильно ухаживать за полостью рта, потому что многие считают, что ухода требуют только зубы.
Мы хотели дать рекомендации по выбору зубной пасты, щетки и дополнительных аксессуаров: ёршиков, скребков для языка, пучковых щеток, ополаскивателей и ирригаторов.
Для наглядности мы даже подобрали видеоролики.

чистка межзубных промежутков зубной нитью (флоссом)

чистка зубной щеткой

чистка ершиками

скребок для языка
А еще в этой статье мы планировали объяснить, почему не всем требуется посещать стоматолога один раз в полгода и зачем на самом деле нужна профессиональная гигиена полости рта, а потом … ПОТОМ МЫ РЕШИЛИ, ЧТО ВСЯ ЭТА ИНФОРМАЦИЯ БУДЕТ СКОРЕЙ ВСЕГО БЕСПОЛЕЗНА. ДА, БЕСПОЛЕЗНА!
Подобных инструкций и рекомендаций очень много, и поскольку правила домашней гигиены в общем-то несложные, в большинстве статей они изложены верно. Да и стоматолог подскажет «что и как правильно делать», если регулярно ходить к нему на профилактические осмотры.
Получается, что те кто ухаживают за зубами, посещают своего стоматолога и так всё знают, а остальным «такие» рекомендации не помогают, о чем свидетельствует статистика ВОЗ (Всемирной Организации Здравоохранения).
50% людей добровольно соглашаются на кариес
По оценкам глобального исследования болезней, проведенного в 2016 году, половина мирового населения (3,58 миллиарда человек) страдает от заболеваний ротовой полости, причем самым распространенным среди оцениваемых нарушений здоровья является кариес(!) постоянных зубов.
Получается, что люди добровольно соглашаются на кариес, как на неизбежное заболевание, а по сути, мирятся с постепенной утратой зубов.
«Да ладно», — скажут некоторые, всего несколько кариесов, из-за того что иногда забудешь о щетке с пастой, — это ещё не потеря зубов.
«Хорошо, хорошо», — мы ещё напишем статью, где подробно объясним почему кариес – это первый шаг к потере зубов, но сейчас мы пожалуй согласимся, что в первую очередь бояться нужно не кариеса.
В конце концов вылечить кариес несложно и не очень дорого, да и пульпит лечится за пару визитов к стоматологу, периодонтит конечно – хуже, но тоже лечится.

при периодонтите инфекция выходит за пределы зуба и вызывает воспаление тканей у верхушки корня
В общем получается, что эти заболевания совершенно не мотивируют людей заботиться о зубах.
А может быть всё возрастающая стоимость лечения хороший мотиватор?
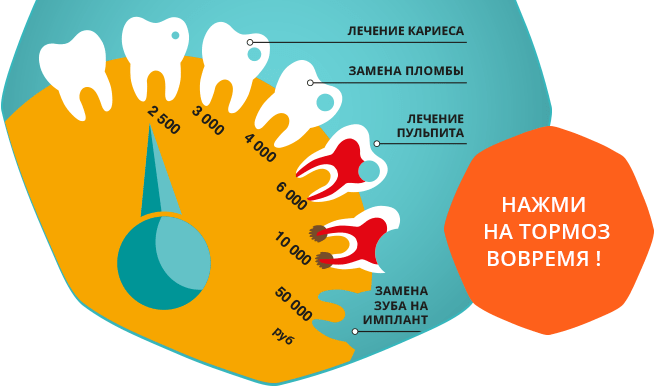
Вот путь от кариеса в стадии «пятна» до потери зуба. И судя по этому рисунку лечение может стать только дороже
Увы, но вполне логичное утверждение, что «профилактика дешевле лечения», тоже не является стимулом заботиться о собственном здоровье.
Неужели все наши размышления ведут к неутешительному выводу, что людям безразлично собственное здоровье? Да нет же! Наверное дело в том, что мы ещё не нашли правильный мотиватор.
Так что же будет дороже восстановления одного зуба имплантатом и пострашнее кариеса?
«Тихий убийца» зубов
В этой части статьи мы собрали несколько видео, чтобы продемонстрировать одно «коварное» заболевание и причины его возникновения.
Не зря пародонтит называют «тихим» убийцей зубов.
Оседающий и накапливающийся на зубах микробный налет, если его своевременно не удалять, постепенно приводит к воспалению дёсен (эта стадия называется «гигивит»), а затем, начинается разрушение тканей пародонта, которые окружают и удерживают зубы.
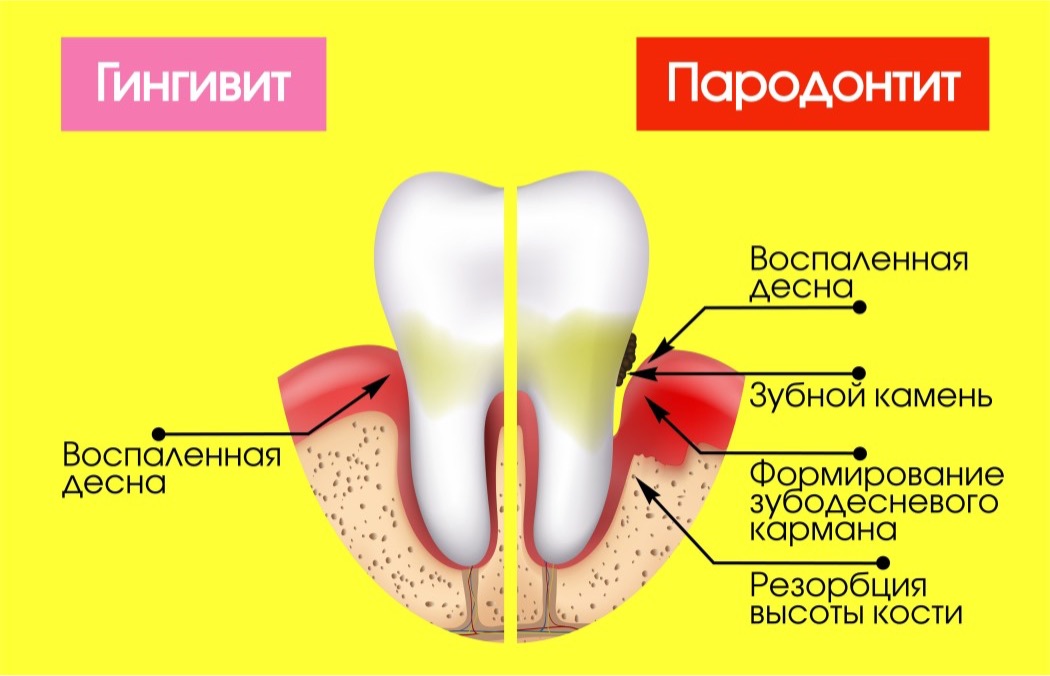
гингивит и пародонтит – воспалительные заболевания десен и тканей пародонта
Следом за пародонтом начинает разрушаться костная ткань, корни зубов оголяются и зубы теряют поддержку. В ускоренном «варианте» это выглядит так:
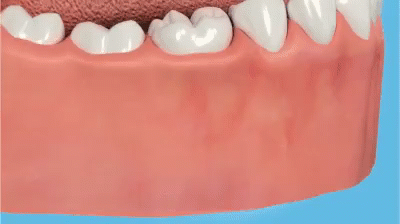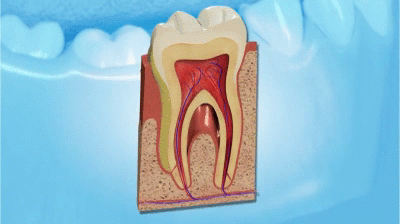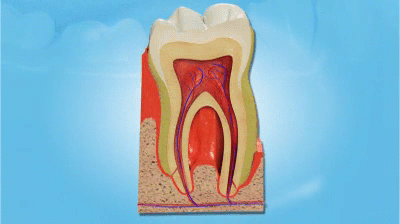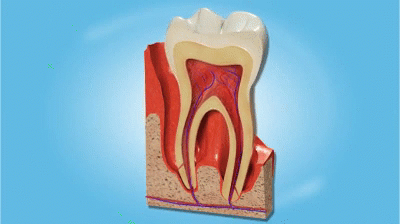
развитие пародонтита
В отличие от кариеса тяжёлую форму пародонтита вылечить нельзя. Можно только замедлить развитие заболевания, а если вовсе не лечить, то оно приведет к потере зубов.
Обязательно посмотрите ещё одно видео. Мы очень надеемся, что после ролика «Здоровье дёсен – это важно» отношение к гигиене полости рта изменится бесповоротно!
А теперь самое время разобраться как предотвратить эти неприятности.
Профилактика дешевле лечения
Как вы уже знаете основная причина развития пародонтита – это несвоевременное удаление зубного налета, который скапливается на зубах после еды.
Вместо того, чтобы лечить последствия этого заболевания мы искренне рекомендуем соблюдать несложные правила ежедневного ухода за полостью рта.
Ролики, демонстрирующие основные методы очистки поверхности зубов, межзубных пространств и языка мы привели в начале статьи (нажмите сюда, чтобы еще раз посмотреть их), а сейчас дадим пояснения по технике чистки обычной зубной щеткой.
– «выметающие» от десны к режущему краю зубов
– «горизонтальные» по жевательной поверхности зубов
– «вращательные» с захватом части десны, для ее массажа
Чистить зубы нужно с внешней и внутренней стороны.
ВАЖНО! Если решите использовать электрическую или ультразвуковую зубную щетку, обязательно проконсультируйтесь со стоматологом, потому что техника чистки этими щетками отличается от «движений» обычной щеткой.

чистка электрической щеткой

чистка ультразвуковой щеткой
Рекомендуется чистить зубы 2 раза в день (утром и вечером) не меньше 2 минут, а если под рукой не оказалось щетки и зубной нити – прополощите рот водой. Кстати, полоскать рот после каждого приема пищи – отличная идея!
Добавим еще несколько видео, которые демонстрируют технику чистки недоступных для зубной щетки мест, в том числе, в случае, если уже имеются пародонтальные карманы, а также во время ношения брекет-систем.
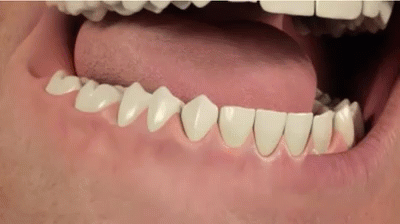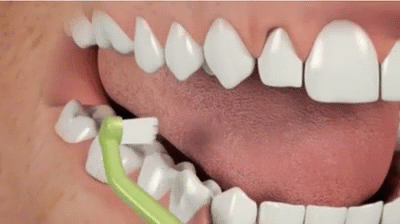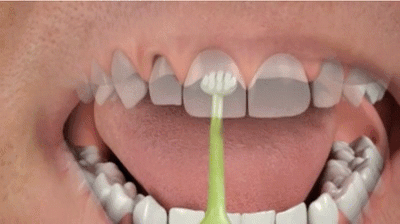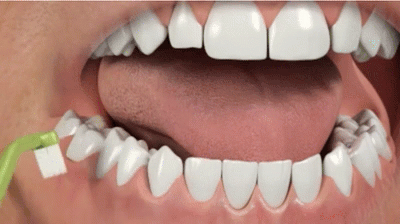
очистка труднодоступных участков

очистка пародонтальных карманов пучковой щеткой

набор для ухода за зубами во время ношения брекет-систем
Выше мы упоминали о заблуждении, что искусственные зубы не требуют ухода, потому что «нечему портиться». Важно понимать, что любой зуб окружают живые ткани, которые подвержены воспалительным заболеваниям. Поэтому ухаживать нужно за всеми зубами, в том числе за ортопедическими конструкциями!
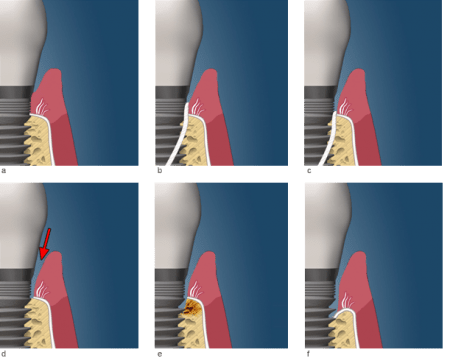
мукозит и периимплантит – воспалительные заболевания мягких и твердых тканей окружающих дентальные имплантаты, развитие этих заболеваний одна из причин отторжения имплантатов
Для обеспечения качественного ежедневного ухода за полостью рта, и в том числе за ортопедическими конструкциями на имплантатах, а также при ношении брекет-систем, рекомендуется использовать ирригатор.
Ирригаторы отлично справляются с удалением остатков застрявшей между зубами пищи, при этом не травмируют мягкие ткани десны, как это может случайно произойти при использовании зубной нити (флосса). Кроме этого ирригатор хорошо массирует дёсны, улучшая их кровоснабжение. Ваш стоматолог обязательно расскажет о плюсах ирригаторов применительно к вашей ситуации.

ирригаторы отлично дополняют ежедневный уход за полостью рта
«Что выбрать» — знает только ваш стоматолог!
Подобрать зубную пасту, щетку и другие предметы, необходимые для ежедневного ухода за полостью рта поможет стоматолог, у которого вы наблюдаетесь.
Не стоит покупать эти средства, основываясь на рекомендациях знакомых, рекламных статьях и акциях в магазинах.
Обсудите с врачом свои пищевые привычки, состояние здоровья и образ жизни, вместе с результатами стоматологического осмотра — именно это определит выбор средств для ухода за полостью рта и частоту проведения профессиональной гигиены в стоматологической клинике.
Зачем нужны профилактические осмотры?
Если вы пробовали разглядывать свои зубы с разных сторон, то знаете, что самостоятельно это очень сложно.
Очищая зубы, мы действуем на ощупь, поэтому как бы мы не «старались зубной щеткой», не пытались контролировать качество чистки, только врач может увидеть где мы недочищаем зубы, а где мягкий налёт уже превратился в зубной камень.
Еще сложней самостоятельно удалить зубной налет при «скученности» зубов и во время ношении брекет-систем.
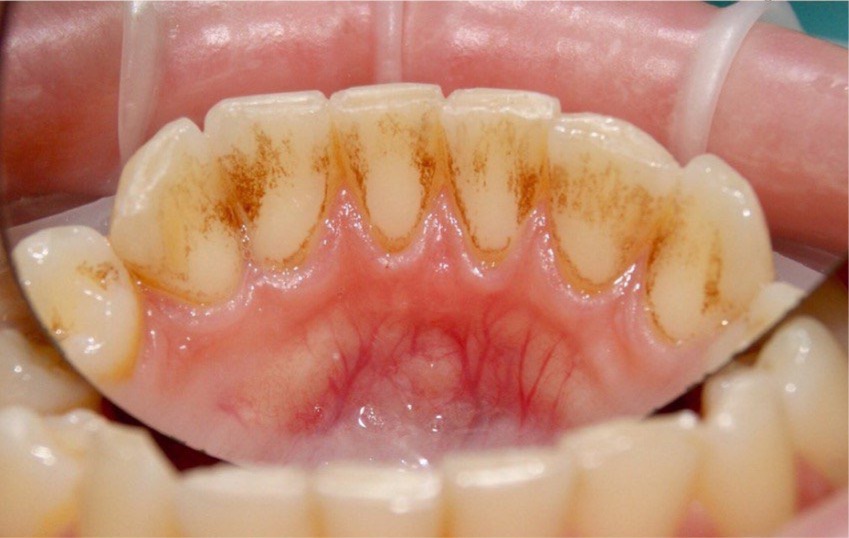
непросто удалить весь зубной налёт даже с внутренней стороны центральных зубов, что уж говорить про «дальние» зубы…
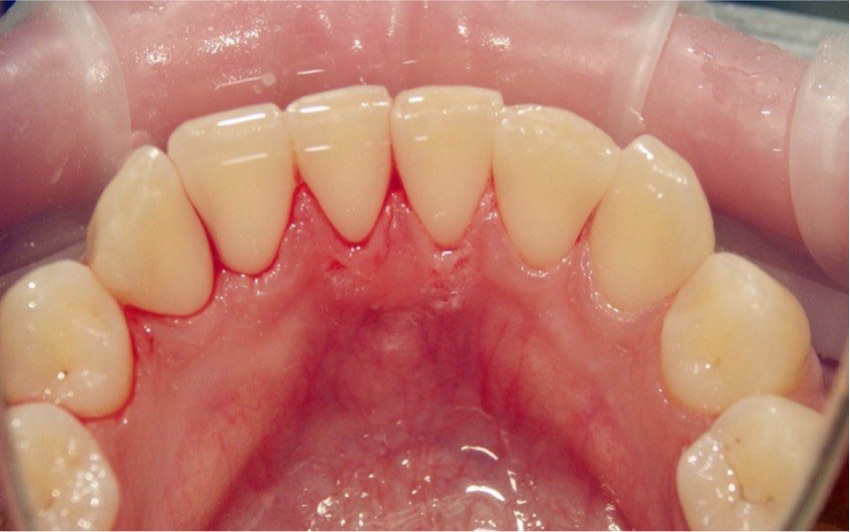
… но врач может убрать весь мягкий и твердый налет во время профессиональной чистки зубов
Зная именно вашу ситуацию (сложности ухода за зубами и частоту образования зубного налета), врач назначает время следующего профилактического осмотра и профессиональной гигиены, чтобы не допустить появление кариеса и воспаления дёсен.
Если вы не помните, на какое время назначен следующий визит к стоматологу, или не были у него больше года, очень рекомендуем не откладывая записаться на осмотр >>
Профессиональная гигиена полости рта
Для тех кто ещё не делал профессиональную гигиену полости рта расскажем, что это процедура длится в среднем 40 минут, и как правило не требует анестезии.
Профессиональная гигиена состоит из трёх этапов:
1) Удаление твёрдого зубного налёта (камней) ультразвуком
2) Удаление мягкого зубного налета специальной смесью (воздуха, воды и мелко-абразивного порошка), которая подается под давлением

3) Полировка поверхности зубов
Полировка нужна чтобы предотвратить быстрое накопление новых отложений.
Кстати профессиональная гигиена делает зубы светлей на 1-2 тона и они приобретают свой природный цвет. Некоторые люди даже путают эту профилактическую процедуру с эстетическим отбеливанием.
Приходите за здоровьем!
Приглашаем вас в клинику ЗДОРОВЬЕ на профилактический осмотр >>
Зачем? Мы уверены, что теперь вы сами можете объяснить важность таких визитов любому человеку.
Будьте здоровы, а мы всегда рядом!